гҖҢе‘јеҗёжңәгҖҚж„ҹжҹ“з—…жҜ’пјҢжӯ»дәҺзӘ’жҒҜ иӮәйҮҢ究з«ҹеҸ‘з”ҹдәҶд»Җд№Ҳпјҹ
йҰ–дҫӢжӮЈиҖ…йҒ—дҪ“и§Јеү–жҳҫзӨә пјҢ ж–°еҶ з—…жҜ’дё»иҰҒж”»еҮ»зҡ„д»ҚжҳҜиӮәйғЁ гҖӮ йҮҚз—Үз—…дҫӢдёӯ пјҢ жӮЈиҖ…еӨҡжӯ»дәҺзӘ’жҒҜ гҖӮ иҝҷдёҖеҲҮжҳҜжҖҺд№ҲеҸ‘з”ҹзҡ„пјҹ
иӮәзӮҺжҳҫеҫ®еӣҫеғҸ пјҢ еӣҫж–Үж— е…і
ж–°еҶ з–«жғ…иҝҳеңЁжҢҒз»ӯ пјҢ жҲӘиҮізӣ®еүҚпјҲ3жңҲ5ж—Ҙпјүе·ІиҮҙе…ЁеӣҪи¶…3000дәәжӯ»дәЎ пјҢ йҮҚз—ҮжӮЈиҖ…жӯ»дәЎзҺҮи¶…50% пјҢ жҠҘе‘ҠжҳҫзӨә пјҢ жӮЈиҖ…еӨҡжӯ»дәҺе‘јеҗёиЎ°з«ӯ гҖӮ
еҗ„йЎ№з ”з©¶еқҮиЎЁжҳҺ пјҢ ж–°еҶ з—…жҜ’дё»иҰҒжҚҹдјӨиӮәйғЁ гҖӮ жңҖж–°зҡ„жӮЈиҖ…йҒ—дҪ“и§Јеү–жҠҘе‘ҠпјҲ2жңҲ28ж—Ҙ пјҢ йҰ–дҫӢпјүжҳҫзӨә пјҢ иҷҪ然病жҜ’еҜјиҮҙзҡ„иӮәйғЁзәӨз»ҙеҢ–пјҲиӮәз»„з»ҮжҚҹдјӨеҗҺиҮӘжҲ‘дҝ®еӨҚз•ҷдёӢзҡ„вҖңз–Өз—•вҖқпјүжІЎжңүSARSеҜјиҮҙзҡ„дёҘйҮҚ пјҢ дҪҶжё—еҮәжҖ§еҸҚеә”еҚҙжӣҙжҳҺжҳҫ гҖӮ йҮҚз—ҮжӮЈиҖ…зҡ„иӮәз»„з»Үиў«еӨ§йҮҸй»Ҹж¶ІеҢ…иЈ№еҜјиҮҙзјәж°§ пјҢ жҳҜжӯ»дәЎдё»еӣ гҖӮ
еҸҜжҳҜиӮәйҮҢжҖҺд№ҲдјҡеҮәзҺ°й»Ҹж¶І пјҢ еҲ°еә•еҸ‘з”ҹдәҶд»Җд№Ҳпјҹе®ғеҰӮдҪ•еҪұе“Қе‘јеҗёпјҹеҢ»з”ҹ们没жңүеҠһжі•и§ЈеҶіеҗ—пјҹ
жһқз№ҒеҸ¶иҢӮзҡ„вҖңз”ҹе‘Ҫд№Ӣж ‘вҖқ
иҝҷдёӘй—®йўҳиҰҒд»ҺиӮәзҡ„и§Јеү–з»“жһ„иҜҙиө· гҖӮ
дҪ еҸҜиғҪд»ҺжңӘи§ҒиҝҮиҮӘе·ұзҡ„иӮәй•ҝд»Җд№Ҳж ·еӯҗ пјҢ дҪҶдёҖе®ҡи§ҒиҝҮж ‘ пјҢ йӮЈдәӣжһқеҸүйЎ¶з«Ҝзҡ„еҸ¶еӯҗе°ұжҳҜж ‘зҡ„е‘јеҗёйғЁдҪҚ гҖӮ дәәзҡ„иӮәд№ҹеғҸдёҖжЈөж ‘дёҖж · пјҢ е®ғзҡ„вҖңеҸ¶еӯҗвҖқе°ұжҳҜеҗ„дёӘж°”з®Ўжң«з«Ҝзҡ„вҖңиӮәжіЎвҖқ гҖӮ зңӢдёҠеҺ»еғҸдёҖдёІдёІи‘Ўиҗ„ гҖӮ
дәәзҡ„иӮәжіЎ пјҢ зңӢдёҠеҺ»еғҸдёҖдёІдёІи‘Ўиҗ„
иӮәжіЎиў«жҜӣз»ҶиЎҖз®ЎзҺҜз»• пјҢ жҜҸж¬Ўе‘јеҗё пјҢ жөҒз»Ҹе‘Ёеӣҙзҡ„иЎҖж¶ІдёҖиҫ№д»ҺиӮәжіЎеҸ–иө°ж–°йІңж°§ж°” пјҢ дёҖиҫ№жҠҠдәҢж°§еҢ–зўідәӨжҚўеҮәеҺ» гҖӮ
иӮәжіЎе’ҢжҜӣз»ҶиЎҖз®Ўд№Ӣй—ҙйҖҸиҝҮиӮәжіЎеЈҒе’ҢиЎҖз®ЎеЈҒдәӨжҚўж°”дҪ“пјҲе®һйҷ…дёҠ пјҢ иӮәжіЎеЈҒе’ҢиЎҖз®ЎеЈҒеӨ§йғЁеҲҶйғҪиһҚеҗҲеңЁдәҶдёҖиө· пјҢ жҖ»еҺҡеәҰжүҚ0.4 еҫ®зұі пјҢ еҰӮжӯӨдәІеҜҶж— й—ҙе°ұжҳҜдёәдәҶи®©ж°”дҪ“дәӨжҚўжӣҙй«ҳж•Ҳпјү
иӮәжіЎйқһеёёе°Ҹ пјҢ жҜҸдёӘзӣҙеҫ„жүҚ0.2~0.5жҜ«зұі пјҢ дҪҶж•°йҮҸдј—еӨҡ пјҢ еҠ еңЁдёҖиө· пјҢ дёҺз©әж°”жҺҘи§Ұзҡ„иЎЁйқўз§Ҝе°ұйқһеёёеҸҜи§Ӯ гҖӮ дәәдҪ“еҶ…зәҰжңү6дәҝдёӘиӮәжіЎ пјҢ еҰӮжһңе…ЁйғЁй“әејҖ пјҢ йқўз§ҜеҸҜиҫҫ100е№іж–№зұі пјҢ жҲҗе№ҙдәәжҜҸеӨ©йңҖзәҰ500еҚҮж°§ж°” пјҢ е®Ңе…ЁдёҚеңЁиҜқдёӢ гҖӮ
еҪ“з—…жҜ’з»Ҹз”ұе‘јеҗёйҒ“ж„ҹжҹ“иӮәйғЁ пјҢ зӮҺз—ҮеҸҚеә”дҪҝеҫ—иӮәйғЁзҡ„иЎҖз®Ўжү©еј пјҢ иЎҖз®ЎеЈҒзҡ„йҖҡйҖҸжҖ§пјҲзү©иҙЁйҖҸиҝҮжҖ§пјүеўһејә пјҢ иЎҖж¶ІдёӯеҜҢеҗ«иӣӢзҷҪиҙЁзҡ„ж¶ІдҪ“дҫҝдјҡжё—еҮәиЎҖз®ЎеӨ– пјҢ жҢЎеңЁиЎҖз®ЎдёҺиӮәжіЎд№Ӣй—ҙ пјҢ з”ҡиҮіжј«иҝӣиӮәжіЎи…” пјҢ йҳ»зўҚиӮәжіЎдёӯзҡ„ж°§ж°”еҫҖиЎҖж¶Іжү©ж•Ј гҖӮ
иў«ж„ҹжҹ“зҡ„з»„з»Үдјҡе‘ҲеұҖйғЁж°ҙиӮҝзҠ¶жҖҒ гҖӮ еұҖйғЁж°ҙиӮҝеңЁзӮҺз—Үж—©жңҹжҳҜжңүз§ҜжһҒж„Ҹд№үзҡ„пјҡжё—еҮәж¶ІиғҪзЁҖйҮҠжҜ’зҙ пјҢ дёәеүҚжқҘж¶ҲзҒӯз—…еҺҹдҪ“пјҲз—…жҜ’пјүзҡ„е…Қз–«з»ҶиғһеёҰжқҘиҗҘе…» пјҢ 并еёҰиө°д»Ји°ўдә§зү© гҖӮ жӯӨж—¶ пјҢ иЎҖж¶Ід»ҚеҸҜд»Ҙд»Һе…¶д»–еҒҘеә·иӮәжіЎиҺ·еҫ—ж°§ж°” пјҢ жӮЈиҖ…зҡ„зјәж°§з—ҮзҠ¶дёҚдјҡеӨӘжҳҺжҳҫ гҖӮ
дҪҶжҳҜ пјҢ еҰӮжһңзӮҺз—ҮеҠ йҮҚ пјҢ жіўеҸҠзҡ„иҢғеӣҙеӨӘе№ҝ пјҢ еӨ§йқўз§Ҝж¶ІдҪ“жё—еҮәе°ұдјҡиҝ…йҖҹеҠ йҮҚиә«дҪ“зјәж°§ гҖӮ
жӮЈиҖ…йҒ—дҪ“и§Јеү–жҠҘе‘ҠжҳҫзӨә пјҢ ж–°еҶ з—…жҜ’дё»иҰҒеј•иө·д»Ҙж·ұйғЁж°”йҒ“е’ҢиӮәжіЎжҚҹдјӨдёәзү№еҫҒзҡ„зӮҺжҖ§еҸҚеә” пјҢ з—…еҸҳд»Ҙжё—еҮәжҖ§дёәдё» гҖӮ жӯ»иҖ…зҡ„иӮәз»„з»Үиў«еӨ§йҮҸй»Ҹж¶ІеҢ…иЈ№ пјҢ йҳ»зўҚдәҶйҖҡж°” гҖӮ еҺҹжң¬еғҸж°”зҗғдёҖж ·ж”¶ж”ҫиҮӘеҰӮзҡ„иӮәжіЎ пјҢ еҘҪдјјйҮҢйҮҢеӨ–еӨ–иў«зіҠж»ЎдәҶжөҶзіҠгҖҒеҸҲзҒҢиҝӣдәҶж°ҙ пјҢ ж°§ж°”иҮӘз„¶ж— жі•йЎәеҲ©иҝӣе…ҘиЎҖж¶І гҖӮ
иҖҒе№ҙжҲ–иҮӘиә«еёҰжңүж…ўжҖ§з–ҫз—…зҡ„йҮҚз—ҮжӮЈиҖ… пјҢ еӣ е…Қз–«еҠӣиҫғејұ пјҢ з—…жҜ’еӨ§йҮҸеӨҚеҲ¶ пјҢ жІ»з–—ж•Ҳжһңиҫғе·® пјҢ зӮҺз—Үжӣҙе®№жҳ“жіўеҸҠж•ҙдёӘиӮәйғЁ пјҢ д»ӨиғҪжңүж•Ҳеҗёж”¶ж°§ж°”зҡ„еҢәеҹҹжүҖеү©ж— еҮ гҖӮ иҝҷж · пјҢ ж— и®әиЎҖж¶ІеҰӮдҪ•еӢӨеҝ«ең°еҫҖиӮәйҮҢи·‘ пјҢ йғҪжіЁе®ҡж— еҠҹиҖҢиҝ” гҖӮ е…Ёиә«зҡ„зјәж°§йҖҗжёҗеҠ йҮҚ пјҢ жӮЈиҖ…зҡ„йў„еҗҺд№ҹе°ұе Әеҝ§дәҶ гҖӮ

йҮҚз—ҮжӮЈиҖ…дҪ“еҶ…иў«жё—еҮәж¶ІеҢ…еӣҙзҡ„иӮәжіЎ пјҢ е°ұеғҸиҝҷдәӣж°”зҗғ
дёҚиҝҮд»ҘдёҠйғҪжҳҜиә«дҪ“еҶ…йғЁеҸ‘з”ҹзҡ„дәӢ пјҢ жҲ‘们еҸҲеҰӮдҪ•еҫ—зҹҘиә«дҪ“зјәж°§е‘ўпјҹ
дёҖдёӘжҳҜе‘јеҗёйў‘зҺҮеҠ еҝ« гҖӮ еҪ“е‘јеҗёжүҖиҺ·еҸ–зҡ„ж°§ж°”иҫғжӯЈеёёеҮҸе°‘ пјҢ иә«дҪ“е°ұдјҡиЎҘеҒҝжҖ§ең°еҠ еҝ«е‘јеҗё гҖӮ жӯЈеёёдәәжҜҸеҲҶй’ҹе‘јеҗё16~20ж¬Ў пјҢ иҖҢйҮҚз—ҮжӮЈиҖ…е‘јеҗёж¬Ўж•°еҫҖеҫҖи¶…иҝҮжҜҸеҲҶй’ҹ30ж¬Ў гҖӮ иҝҷз§Қй«ҳйў‘е‘јеҗёеҜ№дәәзҡ„дҪ“иғҪж¶ҲиҖ—еҫҲеӨ§ гҖӮ
еҸҰеӨ– пјҢ з”ұдәҺзјәж°§ пјҢ еҝғи„ҸдёҚеҫ—дёҚжҙҫиЎҖж¶ІжӣҙеӢӨеҝ«ең°еҺ»е…Ёиә«йҖҒж°§ пјҢ еҝғзҺҮеҠ еҝ«д№ҹеҫҲеёёи§Ғ пјҢ иҝӣдёҖжӯҘеўһеҠ жӮЈиҖ…зҡ„иғҪйҮҸж¶ҲиҖ— гҖӮ
еҸҰдёҖдёӘжҳҜиЎҖдёӯж°§йҘұе’ҢеәҰйҷҚдҪҺ гҖӮ вҖңиЎҖж°§йҘұе’ҢеәҰвҖқжҳҜеҲӨж–ӯжӮЈиҖ…зјәж°§зЁӢеәҰзҡ„еёёз”ЁжҢҮж Ү пјҢ йҖҡдҝ—и®І пјҢ е°ұжҳҜиЈ…ж»Ўж°§ж°”зҡ„зәўз»ҶиғһеҚ е…ЁйғЁзәўз»Ҷиғһзҡ„зҷҫеҲҶжҜ” гҖӮ
д»Һзү©зҗҶжҖ§иҙЁзңӢ пјҢ еҗ«ж°§йҮҸиҫғй«ҳзҡ„еҠЁи„үиЎҖе‘ҲйІңзәўиүІпјҲдёҚе®№жҳ“еҗёж”¶зәўиүІе…үпјү пјҢ иҖҢзјәж°§зҡ„йқҷи„үиЎҖеҲҷжҜ”иҫғжҡ—пјҲе®№жҳ“еҗёж”¶зәўе…үпјү гҖӮ еӣ жӯӨ пјҢ дёҙеәҠеёёз”ЁдёҖз§ҚеӨ№еңЁжүӢжҢҮдёҠзҡ„иЎҖж°§йҘұе’Ңд»ӘжқҘжөӢиҜ•вҖңиЎҖж°§йҘұе’ҢеәҰвҖқ гҖӮ е®ғеҸ‘е°„зәўе…үз…§е°„еңЁжҢҮе°– пјҢ йҖҡиҝҮи§ӮеҜҹзҡ®дёӢеҠЁи„үиЎҖзҡ„зәўиүІзЁӢеәҰ пјҢ дј°з®—еҮәиЎҖдёӯзҡ„ж°§йҘұе’ҢеәҰ гҖӮ
гҖҗгҖҢе‘јеҗёжңәгҖҚж„ҹжҹ“з—…жҜ’пјҢжӯ»дәҺзӘ’жҒҜ иӮәйҮҢ究з«ҹеҸ‘з”ҹдәҶд»Җд№ҲпјҹгҖ‘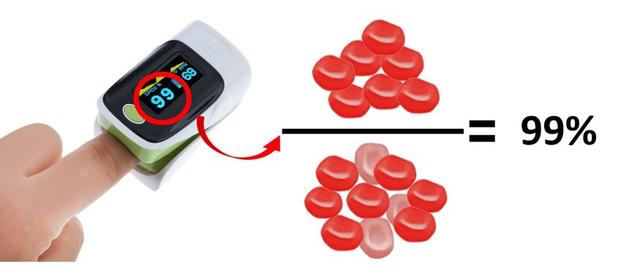
жҢҮе°–и„үжҗҸйҘұе’Ңд»Ә пјҢ еҚҒеҲҶе°Ҹе·§ пјҢ иғҪеңЁдёҚзҡ„еүҚжҸҗдёӢ пјҢ еҚҒеҲҶдҫҝжҚ·ең°иҺ·еҫ—з»“жһң
е®үйқҷзҠ¶жҖҒдёӢ пјҢ жӯЈеёёдәәзҡ„жҢҮе°–иЎҖж°§йҘұе’ҢеәҰдёҚдҪҺдәҺ95% пјҢ иӢҘдҪҺдәҺ93% пјҢ иҜҙжҳҺзјәж°§е·Із»ҸеҫҲдёҘйҮҚдәҶ гҖӮ
дёҚиҝҮ пјҢ иҝҷз§Қж–№жі•д№ҹжңүеұҖйҷҗжҖ§ пјҢ йҒҮеҲ°жң«жўўеҫӘзҺҜдёҚеҘҪгҖҒжҲ–иҖ…иҙ«иЎҖзҡ„дәәпјҲжөӢеҮәзҡ„ж°§йҘұе’ҢеәҰжӯЈеёё пјҢ дҪҶиЎҖз»ҶиғһжҖ»ж•°е°‘ пјҢ иә«дҪ“е…¶е®һдҫқ然зјәж°§пјү пјҢ е°ұеҸҜиғҪжөӢдёҚеҮҶ гҖӮ жүҖд»Ҙ пјҢ жңҖзІҫзЎ®зҡ„иҝҳжҳҜзӣҙжҺҘжҠҪеҠЁи„үиЎҖпјҲеҰӮжүӢи…•и„үжҗҸеӨ„пјүеҢ–йӘҢ пјҢ иҝҷж ·иҝҳеҸҜе…јеҫ—е…¶д»–жңүз”ЁжҢҮж Ү пјҢ жҜ”еҰӮз”өи§ЈиҙЁгҖҒй…ёзўұе№іиЎЎзӯү гҖӮ еҜ№з—…жғ…дёҚжҳҺжҲ–еҚұйҮҚзҡ„жӮЈиҖ… пјҢ йӘҢиЎҖжүҚжҳҜжңҖйқ и°ұ гҖӮ
йҖҗзә§еҠ з Ғзҡ„ж°§ж°”дҝқеҚ«жҲҳ
еҰӮжһңиә«дҪ“е·Із»Ҹеӣ дёәзӮҺз—Үжё—еҮәж¶Ізӯүй—®йўҳеҜјиҮҙзјәж°§дәҶ пјҢ еҸҲиҜҘжҖҺд№ҲеҠһе‘ўпјҹзӮҺз—Үзҡ„ж¶ҲйҖҖйңҖиҰҒж—¶й—ҙ пјҢ еҚідҫҝиҝӣиЎҢжҠ—ж„ҹжҹ“гҖҒж¶ҲзӮҺеӨ„зҗҶ пјҢ д№ҹдёҚеҸҜиғҪеғҸз»һжҜӣе·ҫдёҖж ·е°Ҷжё—еҮәж¶ІдёҖдёӢеӯҗеҺ»жҺү гҖӮ жүҖд»ҘеҸӘиғҪд»Һж°§ж°”дёҠдёӢеҠҹеӨ«дәҶ гҖӮ
жүҖи°“вҖңиҪ»иҖ…жІ»з—… пјҢ йҮҚиҖ…ж•‘е‘ҪвҖқ пјҢ еҢ»з”ҹйҖҡеёёж №жҚ®зјәж°§зЁӢеәҰйҮҮеҸ–дёҚеҗҢзә§еҲ«зҡ„з»ҷж°§зӯ–з•Ҙ пјҢ д»ҘдҝқжҠӨжӮЈиҖ…зҡ„йҮҚиҰҒи„ҸеҷЁ пјҢ еҠ©е…¶ж’‘еҲ°зӮҺз—Үж¶ҲйҖҖгҖҒиӮәеҠҹиғҪжҒўеӨҚзҡ„дёҖеӨ© гҖӮ е…·дҪ“иҖҢиЁҖ пјҢ д»ҺиҪ»еҲ°йҮҚдҫқж¬Ўдёәпјҡ
1пјүеҗёж°§
жңҖеёёи§ҒеҲ°зҡ„жҳҜеҗёж°§ пјҢ д№ҹеҸ«вҖңж°§з–—вҖқ пјҢ еҚіеҜ№з—ҮзҠ¶иҪ»еҫ®иҖ…з»ҷдәҲйј»еҜјз®ЎжҲ–иҖ…йқўзҪ©еҗёж°§ гҖӮ иҝҷз§Қж–№жі•жІЎе•ҘйЈҺйҷ© пјҢ еҸӘжҳҜз»ҷж°§жө“еәҰдёҚеҘҪжҺ§еҲ¶ пјҢ е®№жҳ“жјҸж°” пјҢ еҪ“ж°”жөҒиҫғеӨ§зҡ„ж—¶еҖҷиҝҳдјҡж„ҹи§үе№ІзҮҘеҜ’еҶ· гҖӮ жүҖд»ҘзҺ°еңЁеёёз”ЁеҸҜжҺ§еҲ¶жөҒйҮҸ пјҢ 并еёҰеҠ жё©гҖҒж№ҝеҢ–еҠҹиғҪзҡ„й«ҳжөҒйҮҸеҗёж°§и®ҫеӨҮ пјҢ и®©жӮЈиҖ…жӣҙиҲ’йҖӮ гҖӮ
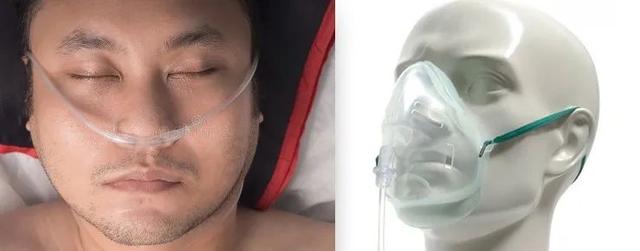
йј»еҜјз®ЎпјҲе·Ұпјүе’ҢйқўзҪ©еҗёж°§пјҲеҸіпјү пјҢ жӮЈиҖ…д»Қ然йқ иҮӘе·ұе‘јеҗё пјҢ еҸӘжҳҜдәәе·ҘеўһеҠ дәҶеҗёе…Ҙж°”дҪ“зҡ„еҗ«ж°§йҮҸ
2пјүж— еҲӣе‘јеҗёжңә
еҪ“зјәж°§з—ҮзҠ¶иҫғдёҘйҮҚ пјҢ ж— жі•йқ еҗёж°§зә жӯЈж—¶ пјҢ е°ұйңҖиҰҒдҪҝз”Ёе‘јеҗёжңәиҫ…еҠ©е‘јеҗё гҖӮ иҝҷж—¶еҖҷе°ұжІЎжңүйӮЈд№ҲиҲ’йҖӮдәҶ гҖӮ
иҪ»дёҖзӮ№зҡ„еҸҜд»ҘдҪҝз”Ёж— еҲӣе‘јеҗёжңә гҖӮ иҝҷз§Қе‘јеҗёжңәд№ҹжҳҜйҖҡиҝҮйқўзҪ©е’ҢжӮЈиҖ…зӣёиҝһ пјҢ йҖҡиҝҮж–ҪеҠ дёҖе®ҡзҡ„еҺӢеҠӣпјҲж°”еҺӢпјүжү“ејҖж°”йҒ“ пјҢ её®еҠ©иӮәйғЁиҶЁиғҖ пјҢ еҮҸе°‘жӮЈиҖ…е‘јеҗёз–ІеҠі гҖӮ
з”ұдәҺйқўзҪ©е’ҢжӮЈиҖ…йқўйғЁйңҖиҰҒзҙ§еҜҶиҙҙеҗҲ пјҢ вҖңи„ёзҡ®жҜ”иҫғи–„вҖқзҡ„дәәеҫҲе®№жҳ“еҸ‘з”ҹйқўйғЁеҺӢдјӨ гҖӮ иҖҢдё”е–қж°ҙгҖҒеҗғйҘӯгҖҒе‘•еҗҗгҖҒе’із—°зҡ„ж—¶еҖҷйғҪеҫ—жӢҝдёӢ пјҢ д»ҘйҳІе°ҶејӮзү©еҗ№иҝӣж°”з®Ў гҖӮ еӣ жӯӨиҝҷз§Қж–№жі•еҸӘйҖӮз”ЁдәҺж„ҸиҜҶжё…йҶ’ пјҢ иғҪе№ійқҷй…ҚеҗҲзҡ„жӮЈиҖ… гҖӮ
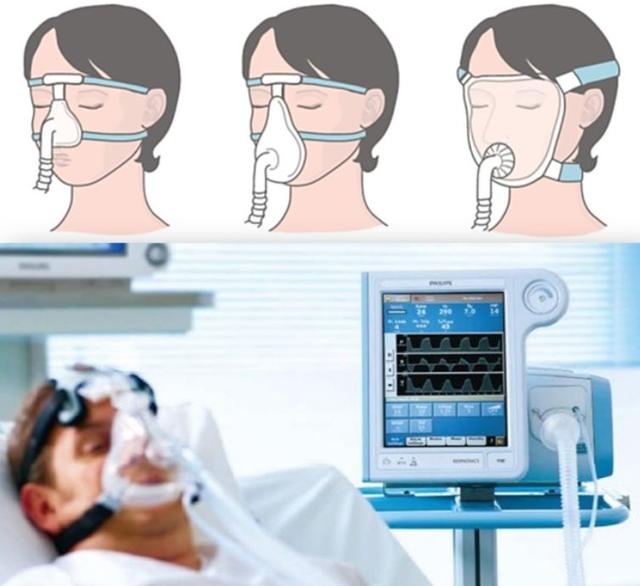
ж— еҲӣе‘јеҗёжңәзҡ„еҗ„з§ҚйқўзҪ©йңҖиҰҒиүҜеҘҪеӣәе®ҡ
3пјүжңүеҲӣе‘јеҗёжңә
еҜ№дәҺдёҘйҮҚзјәж°§ пјҢ жҲ–ж„ҸиҜҶдёҚжё…ж— жі•й…ҚеҗҲж— еҲӣе‘јеҗёжңәзҡ„жӮЈиҖ… пјҢ е°ұдёҚеҫ—дёҚдҪҝз”ЁжңәеҷЁжҺҘз®ЎжӮЈиҖ…зҡ„е‘јеҗёдәҶ гҖӮ д№ҹе°ұжҳҜжңүеҲӣе‘јеҗёжңә гҖӮ
еҢ»з”ҹдјҡд»ҺжӮЈиҖ…е–үйғЁеЈ°й—ЁеӨ„жҸ’е…ҘеҜјз®Ў пјҢ жҲ–еҲҮејҖж°”з®Ўи®©е‘јеҗёжңәзҡ„з®ЎеӯҗзӣҙйҖҡжӮЈиҖ…зҡ„ж°”йҒ“ гҖӮ иҝҷдәӣйғҪеұһдәҺеҲӣдјӨжҖ§ж“ҚдҪң пјҢ дҪҶеҜ№еҚұйҮҚз—…дәәж„Ҹд№үйҮҚеӨ§ гҖӮ з”ұдәҺдёҚеҶҚйҖҡиҝҮеҸЈйј»йғЁз»ҷж°” пјҢ д№ҹе°ұйҒҝејҖдәҶж¶ҲеҢ–йҒ“ пјҢ йҷҚдҪҺдәҶе‘•еҗҗзү©зӯүиў«дёҚе°Ҹеҝғеҗёе…Ҙж°”йҒ“зҡ„йЈҺйҷ© пјҢ иҝҳжңүеҲ©дәҺеҸҠж—¶еҗёеҮәж°”з®ЎеҶ…зҡ„еҲҶжіҢзү© пјҢ дҝқжҢҒе‘јеҗёйҒ“йҖҡз•… гҖӮ
гҖҗгҖҢе‘јеҗёжңәгҖҚж„ҹжҹ“з—…жҜ’пјҢжӯ»дәҺзӘ’жҒҜ иӮәйҮҢ究з«ҹеҸ‘з”ҹдәҶд»Җд№ҲпјҹгҖ‘
жңүеҲӣе‘јеҗёжңәе°ҶеҜјз®ЎзӣҙжҺҘжҺҘе…Ҙж°”йҒ“ пјҢ йҒҝејҖдәҶж¶ҲеҢ–йҒ“пјҲеҗ«йЈҹйҒ“пјү
е°ұзӣ®еүҚжҠҖжңҜжқҘиҜҙ пјҢ е‘јеҗёжңәе·ІеҸҜд»ҘеҒҡеҲ°иҮӘиЎҢи®ҫе®ҡж°”еҺӢе’Ңж°§ж°”жөҒйҮҸ пјҢ ж’‘ејҖиӮәжіЎзҡ„еҗҢж—¶з»ҷи¶іж°§ж°” пјҢ еҸҜд»ҘиҜҙеҠҹиғҪеҫҲејәеӨ§дәҶ гҖӮ дҪҶжҳҜ пјҢ е®һйҷ…дёҠ пјҢ йқўеҜ№йҮҚз—ҮжӮЈиҖ…иў«зӮҺз—Ү摧ж®Ӣеҫ—ж— жҜ”и„Ҷејұзҡ„иӮәжіЎ пјҢ е®ғз»ҲеҪ’дјҡеҸ—еҲ°еҲ¶зәҰ гҖӮ
з®ҖеҚ•жқҘиҜҙ пјҢ йҖҡж°”йҮҸдёҚиғҪж— йҷҗеҠ еӨ§ гҖӮ
жңүдёҖдёӘжңҜиҜӯеҸ«вҖңжҪ®ж°”йҮҸвҖқ пјҢ иЎЁзӨәдәәдҪ“жҜҸдёҖж¬Ўе‘јжҲ–еҗёзҡ„ж°”дҪ“йҮҸ гҖӮ зҗҶи®әдёҠ пјҢ е‘јеҗёжңәзҡ„еҮәж°”еҺӢе’ҢжҪ®ж°”йҮҸе‘ҲжӯЈжҜ” пјҢ ж°”еҺӢи¶Ҡй«ҳз—…дәәеҗёе…Ҙзҡ„ж°”дҪ“и¶ҠеӨҡ гҖӮ дҪҶеҰӮжһңжҪ®ж°”йҮҸиҝҮеӨ§ пјҢ зЎ¬йҖјзқҖиӮәжіЎдёҖж¬Ўж¬Ўең°еӨ§е№…еәҰиҶЁиғҖ收缩 пјҢ е°ұдјҡеҜ№иӮәжіЎйҖ жҲҗзү©зҗҶжҚҹдјӨ пјҢ иҝӣиҖҢеҠ йҮҚзӮҺз—Ү гҖӮ дёҘйҮҚж—¶иҝҳеҸҜиғҪжҠҠиӮәжіЎеҗ№зҲҶ гҖӮ
еңЁиҝҮеҺ»зҡ„дәҢеҚҒеӨҡе№ҙйҮҢ пјҢ 专家们е°ұеҰӮдҪ•дҝқжҠӨиӮәжіЎгҖҒжҸҗй«ҳе‘јеҗёжңәдёӢжӮЈиҖ…зҡ„еӯҳжҙ»зҺҮ пјҢ жҖ»з»“дәҶдёҚе°‘з»ҸйӘҢ гҖӮ е…¶ж ёеҝғз»“и®әе°ұжҳҜ пјҢ дҪҝз”Ёе°ҸжҪ®ж°”йҮҸйҖҡж°” пјҢ еҚі пјҢ д»…з”ЁиҫғдҪҺеҺӢеҠӣе°ҶиӮәжіЎдҝқжҢҒеңЁејҖж”ҫеҚҙдёҚиҝҮеәҰиҶЁиғҖзҡ„зҠ¶жҖҒ пјҢ еҚіеҸҜжңүж•ҲйҒҝе…Қзү©зҗҶжҚҹдјӨ гҖӮ
еңЁжң¬ж¬Ўж–°еҶ иӮәзӮҺжІ»з–—дёӯ пјҢ вҖңе°ҸжҪ®ж°”йҮҸйҖҡж°”вҖқд№ҹжҳҜеҹәжң¬жІ»з–—зӯ–з•Ҙд№ӢдёҖ гҖӮ
дҪҶйҖҡж°”йҮҸеҒҸе°Ҹ пјҢ дјҡеҜјиҮҙжӮЈиҖ…дҪ“еҶ…зҡ„дәҢж°§еҢ–зўідёҚиғҪе……еҲҶжҺ’еҮәиҖҢж„ҹеҲ°жҶӢй—· гҖӮ еҫҲеӨҡжё…йҶ’зҡ„жӮЈиҖ…дҫҝдјҡеҝҚдёҚдҪҸе’Ңе‘јеҗёжңәеҜ№жҠ— пјҢ жҢүиҮӘе·ұзҡ„иҠӮеҘҸжқҘ пјҢ дҪҝеҫ—е‘јеҗёиҠӮеҘҸеҸҳеҫ—жӣҙд№ұ гҖӮ дёәдәҶи§ЈеҶіиҝҷдёӘй—®йўҳ пјҢ еҢ»з”ҹдјҡеңЁеҝ…иҰҒж—¶з»ҷжӮЈиҖ…дҪҝз”Ёй•ҮйқҷеүӮжҲ–иӮҢиӮүжқҫејӣиҚҜзү© пјҢ её®еҠ©е…¶ж”ҫжқҫ пјҢ жҲ–иҖ…е№Іи„Ҷе°ҶжӮЈиҖ…йә»йҶү пјҢ и®©е…¶еҪ»еә•зқЎзқҖ гҖӮ
иҖҢиҝҷд№ҹеёҰжқҘдёҖдәӣж–°зҡ„й—®йўҳ пјҢ жҜ”еҰӮ пјҢ й•Үйқҷзұ»иҚҜзү©еҸҜиғҪеҜјиҮҙиЎҖеҺӢиҝҮдҪҺжҲ–е‘јеҗёйӘӨеҒң пјҢ еҜ№з”ЁйҮҸеҫ—еҚҒеҲҶе°Ҹеҝғ гҖӮ иҖҢйә»йҶүз—…дәәйңҖиҰҒеңЁICUпјҲйҮҚз—Үзӣ‘жҠӨе®ӨпјүжҺҘеҸ—еҚҒеҲҶдёҘж јзҡ„зӣ‘жҠӨ пјҢ еҜ№дәәе‘ҳгҖҒеңәең°гҖҒи®ҫеӨҮиҰҒжұӮеҫҲй«ҳ пјҢ иҝҷеңЁзҲҶеҸ‘жҖ§з–«жғ…дёӯйҖҡеёёжҳҜйҡҫд»ҘдҝқиҜҒзҡ„ гҖӮ
з”ұдәҺж–°еҶ з—…жҜ’еҜјиҮҙеӨ§йҮҸй»ҸжҖ§жё—еҮәзү©дә§з”ҹ пјҢ дёҚд»…зӣҙжҺҘеҪұе“ҚиӮәйғЁйҖҡж°” пјҢ иҝҳз»ҷе‘јеҗёиҫ…еҠ©еёҰжқҘйЈҺйҷ© гҖӮ 专家е»әи®®еңЁз»ҷдәҲйҖҡж°”жІ»з–—зҡ„еҗҢж—¶ пјҢ иҝҳиҰҒйҮҚи§ҶеҲҶжіҢзү©зҡ„зЁҖйҮҠгҖҒжә¶и§Ј гҖӮ еҗҰеҲҷдёҚжҒ°еҪ“зҡ„еҠ еҺӢйҖҡж°” пјҢ еҸҜиғҪе°Ҷж°”йҒ“йҮҢзІҳзЁ зҡ„еҲҶжіҢзү©иҝӣдёҖжӯҘеҺӢеҲ°иӮәжіЎйҮҢ пјҢ йҡҫд»ҘжҺ’еҮә пјҢ дҪҝйҖҡж°”еҠҹиғҪиҝӣдёҖжӯҘжҒ¶еҢ– гҖӮ
з”ҹе‘ҪеҠ ж—¶иөӣпјҡвҖңдәәе·ҘиӮәвҖқECMO
д»ҘдёҠиҜҙзҡ„иҝҳйғҪжҳҜй’ҲеҜ№иӮәзҡ„ж°§ж°”жҸҙеҠ©жҺӘж–ҪпјҲй»ҳи®ӨиӮәиҝҳиғҪз”Ёпјү пјҢ дҪҶеңЁи¶…зә§жһҒз«Ҝзҡ„жғ…еҶөдёӢ пјҢ иӮәйғЁе·Із»Ҹе®Ңе…ЁдёҚиғҪж”ҜжҢҒж°”дҪ“дәӨжҚўдәҶ гҖӮ иҝҷдёӢ пјҢ е°ұеҸӘиғҪи·іиҝҮиӮәиҝҷдёӘеҷЁе®ҳ пјҢ зӣҙжҺҘд»ҺиЎҖж¶Іе…ҘжүӢдәҶ гҖӮ иҝҷе°ұжҳҜвҖңдәәе·ҘиӮәвҖқ пјҢ д№ҹе°ұжҳҜжҲ‘们иҜҙзҡ„ECMOпјҲдҪ“еӨ–иҶңж°§еҗҲжҠҖжңҜпјү гҖӮ
еңЁиҝҷж¬Ўз–«жғ…дёӯ пјҢ ECMOд№ҹз®—жҳҜжҲҗеҠҹеҮәеңҲдәҶ гҖӮ е®ғе…¶е®һжңҖж—©жҳҜеңЁеҝғи„ҸжүӢжңҜдёӯд»Јжӣҝеҝғи„Ҹз»ҙжҢҒиә«дҪ“иЎҖж¶ІеҫӘзҺҜзҡ„ гҖӮ еӣ дёәеҝғиӮәжҖ»жҳҜдёҖиө·е·ҘдҪң пјҢ дёҖдёӘз»ҷиә«дҪ“иҫ“йҖҒиЎҖж¶І пјҢ дёҖдёӘз»ҷиЎҖж¶ІеҠ ж°§ж°” пјҢ еҗҺжқҘECMOе°ұиў«еј•е…ҘеҚұйҮҚз—…дәәзҡ„ж•‘жІ»дёӯ гҖӮ йҖҡиҝҮзӣҙжҺҘеңЁдҪ“еӨ–з»ҷиЎҖж¶ІеҠ ж°§е’ҢжҺ’йҷӨдәҢж°§еҢ–зўі пјҢ е®ғеҸҜд»Ҙзҹӯжңҹд»ЈжӣҝжӮЈиҖ…зҡ„еҝғиӮәеҠҹиғҪ пјҢ и®©зІҫз–ІеҠӣз«ӯзҡ„еҝғиӮәеҫ—еҲ°дј‘жҒҜ гҖӮ
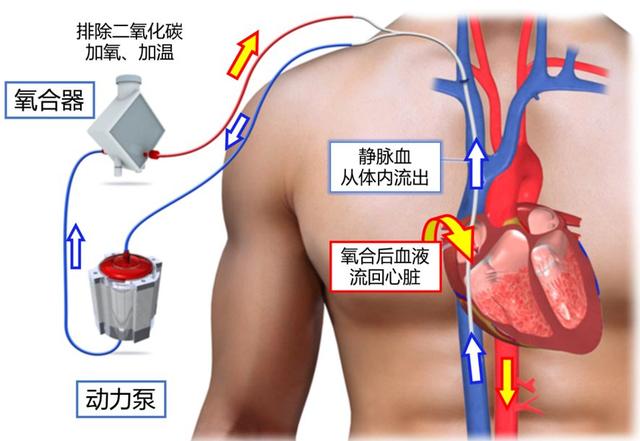
дәәе·ҘиӮәе·ҘдҪңеҺҹзҗҶеӣҫпјҲVV-ECMOпјү
иҷҪ然ECMOиғҪдёәеҚұйҮҚжӮЈиҖ…дәүеҸ–дёҖдәӣз”ҹеӯҳж—¶й—ҙ пјҢ дҪҶе®ғ并дёҚжҳҜй’ҲеҜ№з—…еӣ зҡ„жІ»з–— гҖӮ еҰӮжһңжӮЈиҖ…еҝғиӮәеҠҹиғҪжҒўеӨҚж— жңӣ пјҢ зҰ»дёҚејҖECMO пјҢ жІ»з–—д№ҹе°ұжІЎжңүж„Ҹд№ү гҖӮ зӣ®еүҚECMOзҡ„иҙ№з”Ёд№ҹйқһеёёжҳӮиҙө пјҢ з”ұдәҺж ёеҝғйғЁд»¶еҸҠдёҖж¬ЎжҖ§иҖ—жқҗеқҮдё»иҰҒйқ еӣҪеӨ–иҝӣеҸЈ пјҢ ејҖжңәжҲҗжң¬й«ҳиҫҫ6еҲ°7дёҮе…ғ гҖӮ ејҖжңәеҗҺиҷҪеҸҜжҢҒз»ӯдҪҝз”Ё пјҢ жҜҸж—Ҙзҡ„з»ҙжҠӨе’ҢиҚҜе“ҒиҠұиҙ№д№ҹиҮіе°‘ж•°еҚғе…ғ гҖӮ
жӣҙйҮҚиҰҒзҡ„жҳҜ пјҢ ECMOд№ҹеҸҜиғҪеҜјиҮҙиҮҙе‘Ҫзҡ„并еҸ‘з—Ү гҖӮ
жҲ‘们зҹҘйҒ“ пјҢ иЎҖж¶ІеңЁдҪ“еӨ–дјҡеҮқз»“ гҖӮ дёәдәҶйҳІжӯўе…¶еңЁECMOз®Ўи·ҜдёӯеҮқз»“ пјҢ йңҖиҰҒдёҖзӣҙеҫҖиЎҖйҮҢж·»еҠ жҠ—еҮқиҚҜзү© гҖӮ иҝҷж ·зҡ„иЎҖиҫ“еӣһдҪ“еҶ… пјҢ еҠҝеҝ…дјҡеўһеҠ дҪ“еҶ…еҮәиЎҖзҡ„йЈҺйҷ© пјҢ жҜ”еҰӮиҮҙе‘Ҫзҡ„йў…еҶ…еҮәиЎҖ гҖӮ еҗҢж—¶жҠ—еҮқиҚҜзү©иҝҳдјҡжү°д№ұдҪ“еҶ…еҮқиЎҖеӣ еӯҗзҡ„е№іиЎЎ пјҢ дҪҝиЎҖж¶ІеҮәзҺ°еҸҚеёёй«ҳеҮқзҠ¶жҖҒ пјҢ дә§з”ҹиЎҖж “ гҖӮ еҰӮжһңиЎҖж “е өеЎһдәҶйҮҚиҰҒи„ҸеҷЁзҡ„иЎҖз®Ў пјҢ е°ұдјҡеҜјиҮҙеҷЁе®ҳеқҸжӯ» гҖӮ
еңЁеҝғи„ҸжүӢжңҜдёӯ пјҢ ECMOеҸӘз”ЁеҮ дёӘе°Ҹж—¶ пјҢ йЈҺйҷ©е°ҡеҸҜжҺ§еҲ¶пјӣиҖҢиӮәеҠҹиғҪдёҘйҮҚеҸ—жҚҹзҡ„жӮЈиҖ…дҪҝз”Ёж—¶й—ҙдёҖиҲ¬еҫҲй•ҝ пјҢ 并еҸ‘з—Үзҡ„йЈҺйҷ©е°ұдјҡи¶ҠжқҘи¶Ҡй«ҳ гҖӮ жүҖд»Ҙ пјҢ еҰӮжһңеҹәзЎҖз—…еӣ дёҚиғҪеҸҠж—¶зә жӯЈ пјҢ еҜјиҮҙеҸҢиӮәеҠҹиғҪдёҚеҸҜйҖҶеҸ—жҚҹ пјҢ ECMOд№ҹз»қйқһй•ҝд№…д№Ӣи®Ў гҖӮ
2жңҲ29ж—Ҙ пјҢ жҲ‘еӣҪжҲҗеҠҹе®ҢжҲҗдәҶе…ЁзҗғйҰ–дҫӢж–°еҶ иӮәзӮҺз—…дҫӢеҸҢиӮә移жӨҚжүӢжңҜ пјҢ жӢҜж•‘дәҶдёҖеҗҚз»Ҹе‘јеҗёжңәе’ҢECMOжҠўж•‘дҝқдҪҸдәҶе…¶д»–еҷЁе®ҳеҠҹиғҪ пјҢ дҪҶиӮәе·Із»ҸдёҘйҮҚиҗҺзј©гҖҒзәӨз»ҙеҢ–зҡ„жӮЈиҖ… пјҢ д№ҹдёәжӣҙеӨҡеҚұйҮҚз—…дәәеёҰеҺ»дәҶеёҢжңӣд№Ӣе…ү гҖӮ
д»Һд»ҘдёҠжҲ‘们еҸҜд»ҘзңӢеҲ° пјҢ ж–°еҶ иӮәзӮҺдёҖж—ҰеҸ‘еұ•жҲҗйҮҚз—Ү пјҢ ж•‘жІ»е°ұеҚҒеҲҶеӣ°йҡҫ гҖӮ йҷӨдәҶжң¬ж–ҮиҜҙзҡ„е‘јеҗёиЎ°з«ӯ пјҢ еӨ§йқўз§ҜзӮҺз—Үиҝҳжңүеј•еҸ‘вҖңзӮҺз—ҮйЈҺжҡҙвҖқгҖҒиҜұеҸ‘е…¶д»–и„ҸеҷЁжҚҹдјӨзҡ„йЈҺйҷ© пјҢ еҜ№еҢ»з–—иө„жәҗгҖҒиҙ№з”ЁзӯүйғҪжҳҜйҮҚеӨ§иҖғйӘҢ гҖӮ еӣ жӯӨжңҖеҘҪзҡ„ж–№жі•иҝҳжҳҜж—©е№Ійў„ пјҢ ж—©жІ»з–— пјҢ е°Өе…¶жҳҜеҜ№дәҺз—…жғ…е®№жҳ“еҠ йҖҹзҡ„иҖҒе№ҙдәәгҖҒжҲ–жңүеҹәзЎҖз–ҫз—…зҡ„жӮЈиҖ… пјҢ еңЁз—…жғ…иҪ¬еҚұйҮҚд№ӢеүҚ пјҢ е°ұеә”е°Ҫж—©е№Ійў„ пјҢ ж”№е–„жІ»з–—ж•Ҳжһң гҖӮ
ж–°еҶ з–«жғ…еҪұе“ҚдәҶеҫҲеӨҡдәәзҡ„з”ҹжҙ» пјҢ йқўеҜ№жңӘзҹҘж„ҹеҲ°жҒҗж…ҢжҳҜдәәд№Ӣеёёжғ… гҖӮ йҖҡиҝҮдәҶи§ЈдёҖдәӣеҢ»еӯҰзҹҘиҜҶ пјҢ еёҢжңӣиғҪеё®жҲ‘们жӣҙеқҰ然ең°йқўеҜ№жҒҗжғ§ пјҢ д№ҹжӣҙеҘҪең°зҗҶи§Јдәәзұ»еҢ»еӯҰзҡ„еҸ‘еұ•иҝӣзЁӢ гҖӮ
жҺЁиҚҗйҳ…иҜ»
- дёүеӣҪжқҖпјҡеҚЎзүҢжҳҜеҗҰеә”иҜҘвҖңз•ҢйҷҗзӘҒз ҙвҖқпјҹдё”зңӢиҝҷзүҲгҖҢз•Ңй—Әз”өгҖҚи®ҫи®ЎеҰӮдҪ•
- гҖҢе‘ЁжҰңгҖҚ9件жңҖжҠўжүӢзҫҺиЎЈ
- гҖҢиҝһйәҰдёӨдјҡгҖҚдёӨдҪҚ90еҗҺжқ‘ж”Ҝд№Ұйҡ”з©әеҲҶдә«жҲҳвҖңз–«вҖқдёӯзҡ„д№Ўжқ‘з®ЎзҗҶз»ҸйӘҢпјҢе…ұи°ӢиҮҙеҜҢеҘ”е°Ҹеә·д№Ӣи·Ҝ
- гҖҢдёӨдјҡи®ҝи°ҲгҖҚж–°еҶ з–«жғ…дёӢзҡ„еӨ–иҙёдјҒдёҡзӘҒеӣҙд№Ӣи·Ҝ
- гҖҢеӣҫи§ЈгҖҚеҚҠеҜјдҪ“жҲҗеҪ“д№Ӣж— ж„§еҗёйҮ‘зҺӢпјҢ2.8дәҝиө„йҮ‘жү“жқҝзҙ«е…үеӣҪеҫ®
- гҖҢеЁҒе®ўз”өз«һCSGOгҖҚESLйҮҢзәҰ欧жҙІж·ҳжұ°иөӣпјҢAstralis 3жҜ”0зўҫеҺӢG2иҺ·еҶ еҶӣ
- жңҖејәзҘһзҲ¶пјҒгҖҢеңЈж°ҙе–·е°„ж”»еҮ»гҖҚеҮҖеҢ–дҝЎеҫ’йӮЈйў—йӮӘжҒ¶зҡ„еҝғ
- ж·ұеӨңзҫҺйЈҹд№ӢгҖҢзәўй…’з„—жҺ’йӘЁгҖҚпјҢзҶ¬жңҖй•ҝзҡ„еӨңпјҢеҗғжңҖйҰҷзҡ„жҺ’йӘЁ
- гҖҢжҲҳеӣҪеӣӣе…¬еӯҗд№ӢгҖҚе№іеҺҹеҗӣжҢ–зҡ„еӨ§еқ‘е’ҢжҜӣйҒӮиҮӘиҚҗ
- гҖҢз”ҹжҙ»гҖҚж—©иө·еҒҡеӣӣ件дәӢпјҢиӮқи„ҸеҒҘеә·жІЎжҜӣз—…

















