抗结核|抗结核药物的皮肤不良反应
结核(TB)是引起全球死亡人数最多的传染性疾病 , 由结核分枝杆菌引起 。 治疗TB感染的一线药物为异烟肼、利福平、吡嗪酰胺和乙胺丁醇 。 对于药物敏感的TB ,治疗方案为先联用4种药物2个月 , 再用异烟肼和利福平4个月 。 耐药结核病的治疗周期更长 , 需要更昂贵和毒性更强的二线TB药物 , 包括氟喹诺酮类 , 链霉素和卷曲霉素 。
抗结核治疗的不良反应
高达60%的患者在治疗过程中出现不良反应 , 大多数与药物代谢或药物相互作用有关 。 胃肠道症状或轻度瘙痒等自限性反应无需或只需支持治疗 。 大约1/3的不良反应存在特异性免疫学机制 , 本文将详述 。
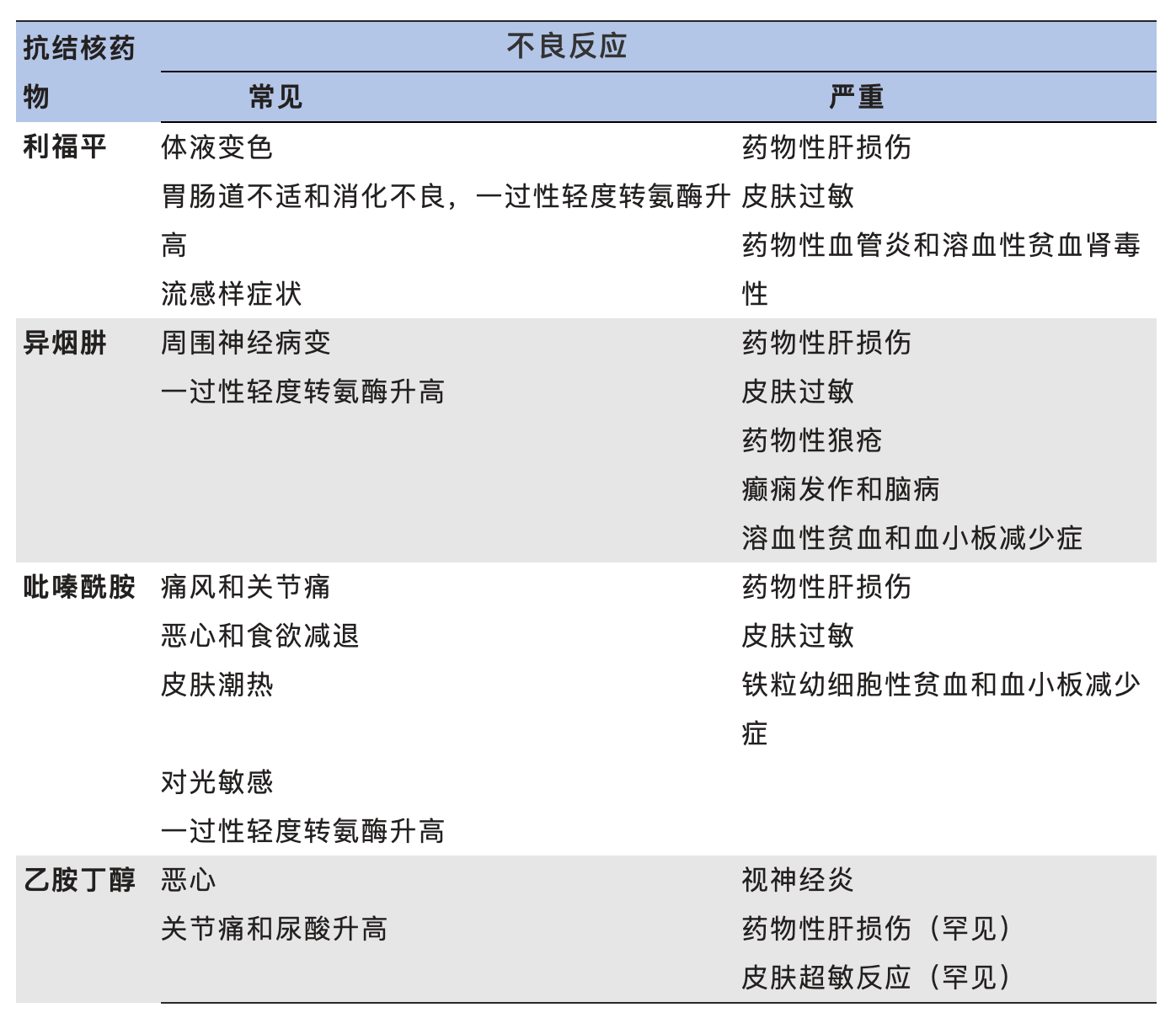
Schaberg等人报告519例患者中的121例(23%)因不良反应而停止治疗 。 导致停药的反应为肝毒性(48%)、皮疹(26%)和关节痛(9%);吡嗪酰胺的严重不良反应最多(65%) , 其次是异烟肼(30%)和利福平(7%);相反 , 乙胺丁醇耐受性良好 。 二线药物的不良反应发生率更高 。 一线抗结核药物的常见和严重不良反应见下表 , 其中皮肤药物不良反应(CADR)相对常见且处置棘手 , 将重点介绍 。
文章图片
一线抗结核药物的不良反应
皮肤不良反应的表现
接受TB治疗的患者中 , CADR发生率约为5.7%-8% , 但在HIV、服用多种药物和老年人中显著升高 。
尽管异烟肼、吡嗪酰胺和利福平已报告速发型(IgE介导)过敏反应 , 但仅限于病例报告 。 大多数患者表现为T细胞介导的迟发型过敏反应 , 以启动治疗后1-2周发生斑丘疹(MPE)最多见 。 一旦停止治疗 , 反应迅速消退 , 但许多患者可以耐受而不间断治疗 。 此外也报道了抗结核药物(尤其是利福平)引起的固定性药疹和血管炎 。
需要警惕的是 , MPE可能为严重CADR的首发表现如嗜酸性粒细胞增多和全身症状型药疹(DRESS)或Steven Johnson综合征/中毒性表皮坏死松解症(SJS/TEN) 。 特别是如患者在出现MPE后3天内表现为发热、嗜酸性粒细胞增多、内脏器官受累、面部水肿和的持续大面积(超过50%)皮疹 , 应早期诊断严重不良反应 。
DRESS的特征包括皮肤表现和全身症状 , 如发热、不适、淋巴结病、白细胞异常(包括白细胞增多症、嗜酸性粒细胞增多症或非典型淋巴细胞增多症)和内脏受累(最常见的是肝脏、肺、肾脏和心脏) 。 在大多数患者中 , 症状在开始给药后2-6周内开始出现 。
DRESS中的死亡率高达10% , 异烟肼是最常报告的致病药物 。
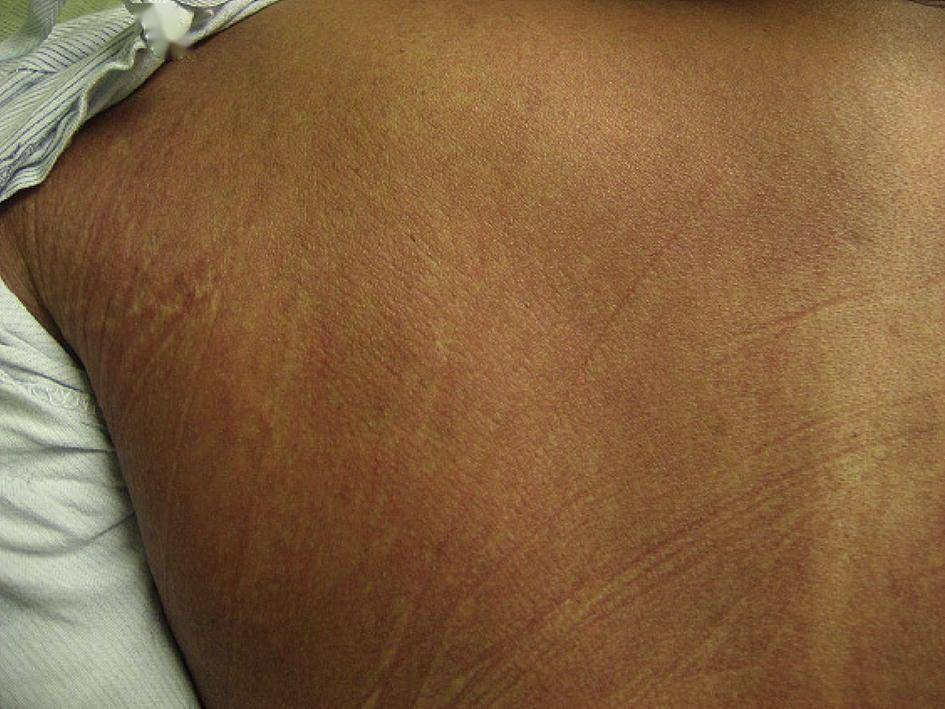
文章图片
DRESS综合征患者背部弥漫性红斑性皮疹
一线抗结合药物引起的SJS/TEN是重度皮肤粘膜反应 , 特征为表皮广泛坏死和脱落 , 临床表现通常为发热、肌痛、流感样症状、畏光的病毒前驱症状 , 伴粘膜炎 。 皮肤病变开始于边界不清的黄斑边缘 , 随着疾病进展伴皮肤脱落 , 进展为囊泡和大疱 。 皮肤压痛可能与病变程度不成比例 。 死亡率在10%~30%之间 。
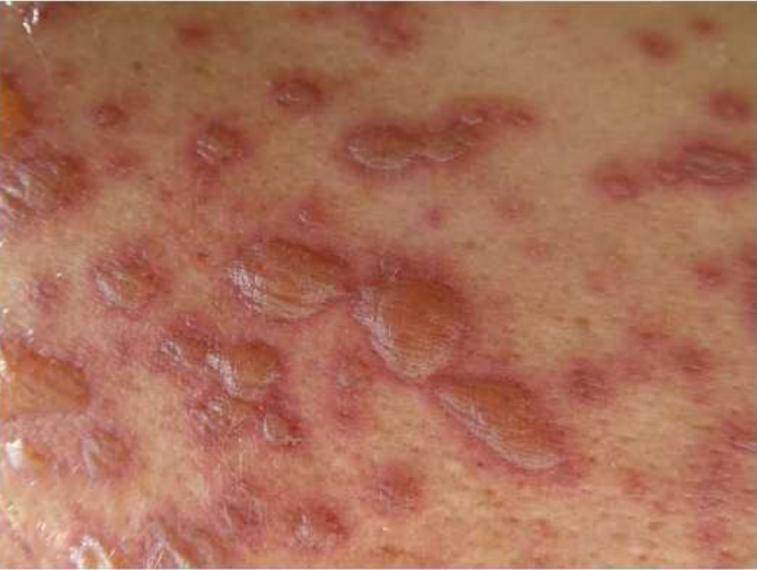
文章图片
大疱性表皮坏死松解症
皮肤过敏反应的诊断
皮肤试验
TB药物引起速发型反应时 , 皮肤点刺试验为阳性 。 在非速发型T细胞介导的反应患者中 , 可用斑贴试验 。 Barbaud等人表明斑贴试验在重度CADR患者中通常耐受良好 , 研究的134例患者中仅1例发生全身反应 。 在这项研究中 , 在一个严重CADR患者队列中 , 斑贴试验对广泛药物的总体敏感性为56% , 只有1例患者对TB药物有反应 。 对乙胺丁醇、异烟肼和吡嗪酰胺有反应的患者斑贴试验呈阳性 。
口服激发试验
口服激发试验的最佳方法尚不清楚 , 特别是重新引入药物的顺序以及逐渐加量或以完整治疗剂量开始给药 。 Lehloenya等人对发生皮肤不良反应的46例患者重新序贯给药 , 23例患者(50%)可耐受重新开始治疗 , 包括7/13例(54%)有SJS病史的患者和2/7例(29%)有TEN病史的患者 。 Kura等人在8例接受TB联合治疗时发生SJS的HIV患者中成功地重新引入了TB药物 。 该方案包括每周添加一种新药 , 并在该周内缓慢滴定剂量 , 4周后重新引入所有4种药物 , 仅1例对吡嗪酰胺发生轻度反应 , 改用环丙沙星替代 。
皮肤不良反应的脱敏治疗
脱敏的目的是诱导存在超敏反应患者的免疫耐受 , 传统上主要用于IgE介导的速发型反应 。 在IgE介导的反应中 , 可尝试通过口服或静脉途径更快速地重新引入脱敏 。 在迟发型T细胞介导的反应中 , 使用数天甚至数周的长期方案 。
即刻过敏反应
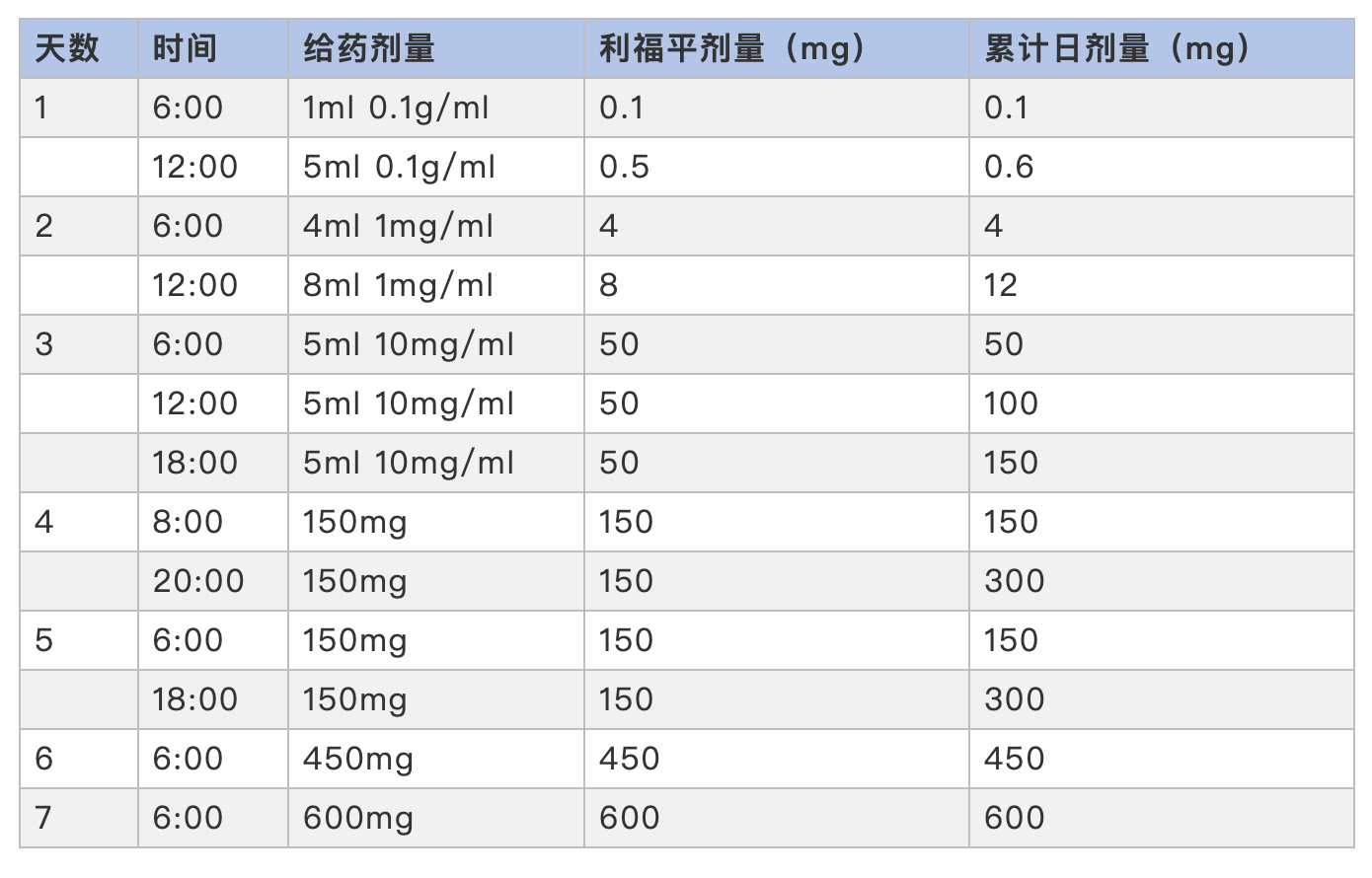
许多研究报道了快速口服脱敏的流程 。 Logsdon等报道了一名10岁男孩使用利福平出现荨麻疹后长达13步的口服脱敏程序(下表) 。
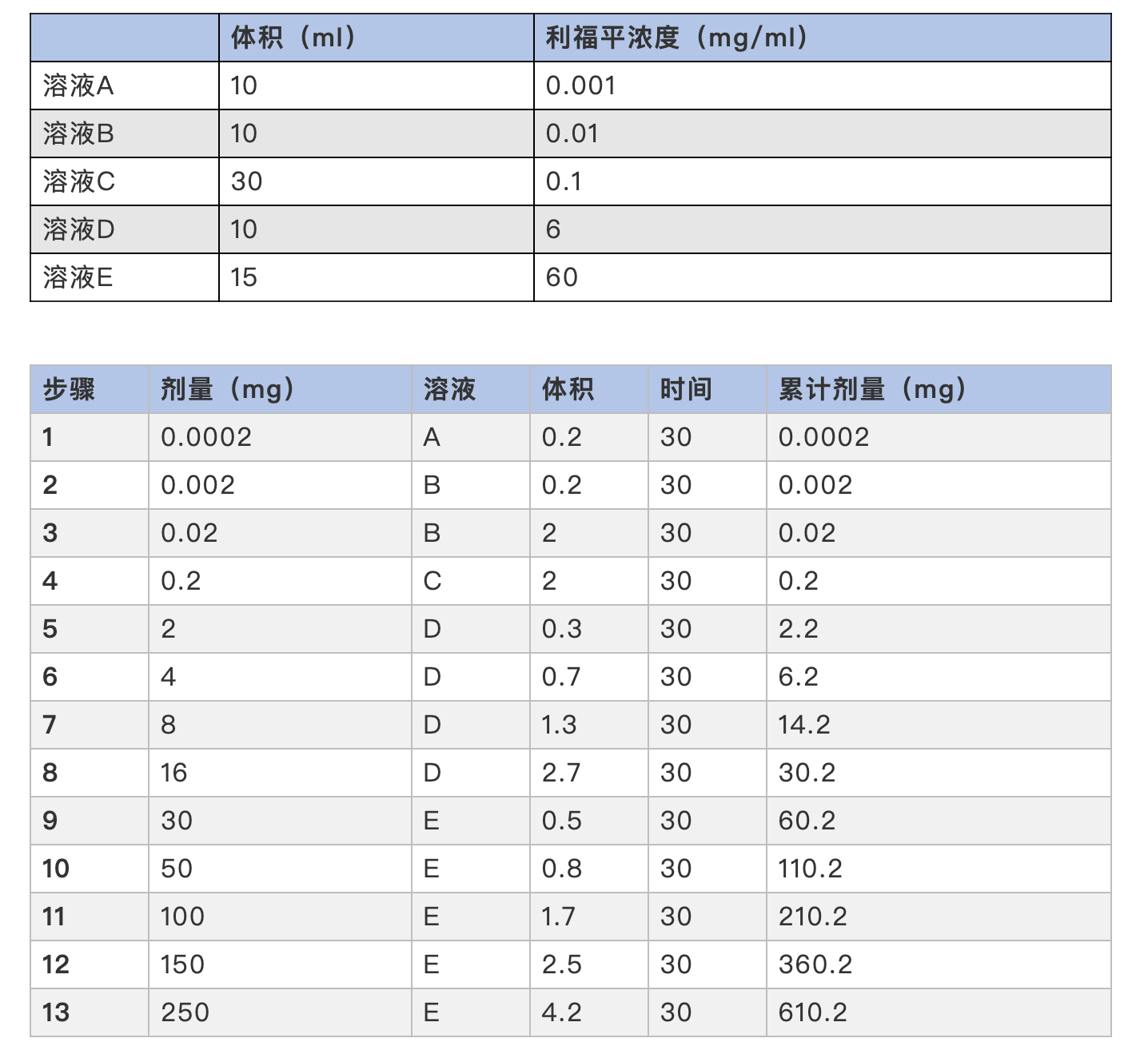
文章图片
迟发性过敏反应
根据指南和专家意见 , 多器官受累的重度CADR患者禁用脱敏治疗 。 但由于停用抗结核药物的负面影响较大 , 促使不少学者进行此方面的尝试 。
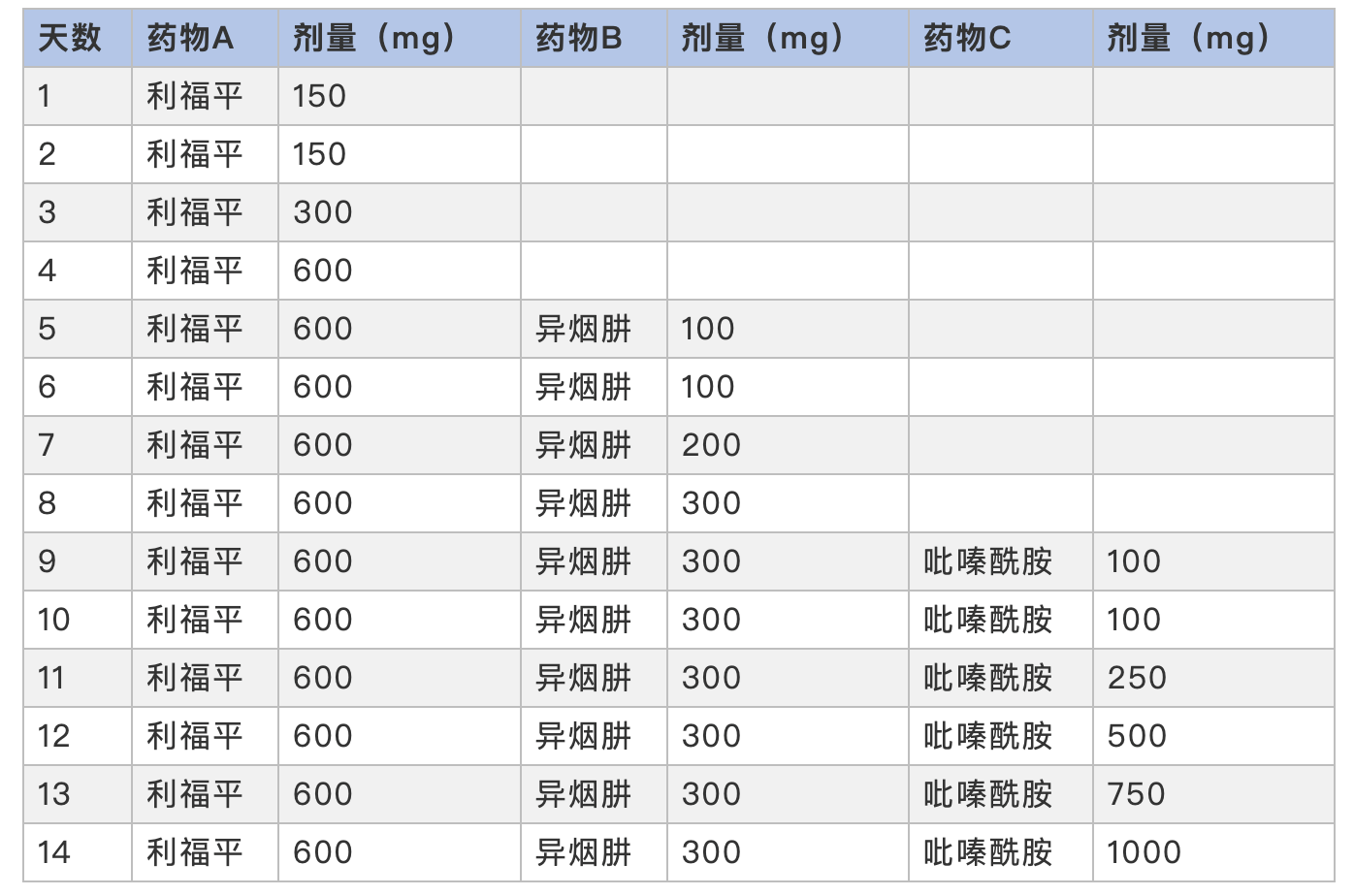
Thong等人根据初始反应的严重程度定制脱敏-再激发方案——重度CADR病例从治疗剂量1:6000开始的多步骤方案;轻中度CADR病例从治疗剂量1:3开始的每日阶梯式增加(下表) 。 该试验纳入了11例患者 , 25次试验中23次耐受良好 , 2次在治疗第3天出现异烟肼过敏 , 包括1例原发反应为DRESS的患者 。
文章图片
文章图片
管理抗结核药物不良反应的展望
抗TB药物不良反应的管理中尚有许多未解决之处 。 首先 , 确定重度CADR的其他风险因素非常重要 , 如遗传因素或合并病毒感染 。 确定HLA分型可对易感患者进行筛查 。 其次 , 开发更好的体外检测方法 , 用于即时和回顾性检测有助于识别药物变应原 。 在反应发生时 , 皮肤活检和血液均可通过mRNA分析和免疫组化区分变应反应得类型 。 随后 , 更好地检测免疫致敏以确定致病药物 , 而无需行再激发试验 , 能避免给患者造成风险 。 最后 , 需要建立在致敏患者中安全有效的恢复给药方案 。
参考文献
1. Dheda K, Barry CE 3rd, Maartens G. Tuberculosis. Lancet 2016; 387:1211–1226.
2. Blomberg B, Fourie B. Fixed-dose combination drugs for tuberculosis: application in standardised treatment regimens. Drugs 2003; 63:535–553.
3. Schaberg T, Rebhan K, Lode H. Risk factors for side-effects of isoniazid, rifampin and pyrazinamide in patients hospitalized for pulmonary tuberculosis. Eur Respir J 1996; 9:2026–2030.
4. Bloss E, Kuksa L, Holtz TH, et al. Adverse events related to multidrug-resistant tuberculosis treatment, Latvia, 2000-2004. Int J Tuberc Lung Dis 2010; 14:275–281.
5. Leimane V, Riekstina V, Holtz TH, et al. Clinical outcome of individualized treatment of multidrug-resistant tuberculosis in Latvia: a retrospective cohort study. Lancet 2005; 365:318–326.
6. Tan WC, Ong CK, Kang SC, Razak MA. Two years review of cutaneous adverse drug reaction from first line antituberculous drugs. Med J Malaysia 2007; 62:143–146.
7. Bigby M. Rates of cutaneous reactions to drugs. Arch Dermatol 2001; 137:765–770.
8. Dodiuk-Gad RP, Chung WH, Valeyrie-Allanore L, Shear NH. Stevens-Johnson Syndrome and Toxic Epidermal Necrolysis: An Update. Am J Clin Dermatol. 2015;16(6):475-493.
9. Oelze LL, Pillow MT. Phenytoin-induced drug reaction with eosinophilia and systemic symptoms (DRESS) syndrome: a case report from the emergency department. J Emerg Med. 2013;44(1):75-78.
10. Stern RS, Divito SJ. Stevens-Johnson syndrome and toxic epidermal necrolysis: associations, outcomes, and pathobiology-thirty years of progress but still much to be done. J Invest Dermatol 2017; 137:1004–1008.
11. Kato Y, Sato Y, Nakasu M, Tsuboi R. Immediate type hypersensitivity and late phase reaction occurred consecutively in a patient receiving ethambutol and levofloxacin. Allergy Asthma Clin Immunol 2018; 14:13.
12. Barbaud A, Collet E, Milpied B, et al. A multicentre study to determine the value and safety of drug patch tests for the three main classes of severe cutaneous adverse drug reactions. Br J Dermatol 2013; 168: 555–562.
13. Aberer W, Bircher A, Romano A, et al. Drug provocation testing in the diagnosis of drug hypersensitivity reactions: general considerations. Allergy 2003; 58:854–863.
14. Suarez PG, Floyd K, Portocarrero J, et al. Feasibility and cost-effectiveness of standardised second-line drug treatment for chronic tuberculosis patients: a national cohort study in Peru. Lancet 2002; 359:1980–1989.
15. Hildebrand KJ, Atkinson A, Kitai I. Rifampin hypersensitivity in a 2-year-old child with successful rapid oral desensitization. Pediatr Infect Dis J 2014; 33:787.
16. . Logsdon S, Ramirez-Avila L, Castells M, Dioun A. Successful rifampin desensitization in a pediatric patient with latent tuberculosis. Pediatr Allergy Immunol 2014; 25:404–405.
【抗结核|抗结核药物的皮肤不良反应】17. Thong BY, Chia FL, Tan SC, et al. A retrospective study on sequential desensitization-rechallenge for antituberculosis drug allergy. Asia Pac Allergy 2014; 4:156–163.
推荐阅读
- 结核|再见吧,“结核君”
- 肝癌|深度总结|慢乙肝抗病毒治疗中发生肝癌的风险预测模型
- 红薯要多吃,排毒通便抗衰老,教你几种红薯做法,吃一口就爱上
- 系统性红斑狼疮|盘点:系统性红斑狼疮治疗药物研发进展
- 卡瑞利珠单抗|2021 ELCC|春风得意马蹄疾:肺鳞癌一线治疗两大研究数据出炉
- 新冠病毒抗体|我国科学家刊发重要研究成果:新冠抗体产生后至少可持续9个月
- 武汉|《柳叶刀》:武汉人群新冠抗体阳性者占6.9%,其中82%系无症状感染
- 乙肝|乙肝药物筛选,日本科学家发现,其他步骤靶点ponesimod
- 抗体|抗体药物的发展历程(7)-双特异性抗体
- 中和抗体|王辰团队《柳叶刀》发文,武汉人群研究显示新冠中和抗体至少可以维持9个月
















